Mikä on useita myelooma?
Multippeli myelooma on syöpä plasman soluja, jotka tekevät suuria määriä vasta-ainetta.
Useita myelooma on pahanlaatuinen kasvain tyyppi valkosolujen (plasma cell).
Verisolujen kaikenlaisten tehdään luuytimen, joka aikuisilla sijaitsee keskeisellä paikalla luita - kuten nikamien, kylkiluut, lantio ja kallo.
Valkosolujen ovat siellä suojaamaan tartunnalta ja plasman soluja vasta-aineita, jotka ovat erikoistuneet proteiinit kykenevät "tunnustaa" hyökkääviä vieraita aineita tai organismeja - "antigeenejä".
Multippeli myelooma on syöpä plasman soluja, jotka tekevät suuria määriä vasta-ainetta (kutsutaan paraprotein tai "M" band).
Kuten kaikki syövät, kaikki plasman solut myelooma ovat identtisiä keskenään ("klooni"), koska ne ovat peräisin yhdestä epänormaali solu, joka alkaa lisääntyä käsistä. Proteiini on siis myös samanlaiset ("monoklonaalinen" tarkoittaa tuotteen yhden kloonin).
Useita myelooma on kolme tärkeää vaikutusta.
Ensinnäkin, se vaikuttaa luuytimestä ja immuunijärjestelmää, ja se voi aiheuttaa lisääntynyt alttius infektioille.
Toiseksi, se vaikuttaa luuston ja voivat aiheuttaa paikallisia vaurioita (kutsutaan "lyyttiset vaurioita" - ne ovat melkein kuin rei-kiin, luun, jossa paikallinen talletus myeloomasolujen olemassa). Nämä vauriot ovat usein kivuliaita ja voivat altistaa murtuma tai murskaus luun.
Kolmanneksi, multippelimyelooma voi vahingoittaa munuaisia, seurauksena erilaisia mekanismeja (ks. alla).
Se on yleisin syöpä verisolujen, osuus 15 prosenttia kaikista veren syöpiä.
On noin 2500 uutta tapausta vuodessa Euroopassa, synnyttää 10.000 15.000 potilaiden tila kerrallaan. Ilmaantuvuus kasvaa ja on suurempi Afro-Caribbeans.
Multippeli myelooma on hoidettavissa, mutta sitä ei voida pitää parannettavissa kunnossa.
Miten yksi kehittää myelooma?
Syy myelooma ei tiedetä. Se ei ole perinnöllinen ja se ei ole tarttuvaa. Yhdessä muiden veren syöpiä, siellä lisääntymistä potilailla altistunut säteilylle.
Organic-kemiallinen altistuminen voi lisätä ilmaantuvuutta, mutta ei ole selkeitä tietoja.
Syövän prosessi
Käsityksemme luuytimen syöpä on, että se on monivaiheinen prosessi, johon sisältyy useita muutoksia soluissa, jotka muuttuvat syöpäsoluja.
Plasman soluja useita myelooma lisääntyä (kerro) hallitsemattomasti. Normaali plasman soluja myös lisääntyä, koska ne menevät aikaisin epäkypsiä muotoja kuin täysin toimiva solu, lähinnä silloin, kun ne ovat stimuloidaan tuottamaan vasta-aineita altistuksen jälkeen antigeenin. Tämä solu-antigeenin vuorovaikutus tapahtuu ulkopuolella luuydin (esim. imusolmukkeet), ja sitä ohjataan kemikaaleja, joita kutsutaan sytokiinejä muita soluja.
Solut, kuten lymfosyytit, luuydinperuskudos kennot, muut plasman soluja, ja solut, jotka tekevät ja hajottaa luuta (osteoklastien ja osteoblasteihin) kaikki osaltaan valvoa tätä prosessia ja plasmassa sitä solujen jakautumista.
Useita myelooma, epänormaalit solut kiertämään ja sitten asettua luuytimen tai muualla luuranko, jossa ne lisääntyvät.
Jotkut sytokiinien mukana tässä prosessissa ovat tuumorinekroositekijä (TNF), interleukiini-1-beeta (IL1-b) ja interleukiini-6 (IL6). IL6 tuntuu erityisen tärkeää edistää kasvua plasman soluja.
Havaitut muutokset myeloomasoluihin
Myeloomasoluihin eroavat normaaleista plasman solujen monin tavoin. Tieto näistä eroista auttaa meitä erottaa pahanlaatuisia soluja normaalia ja se voi tuottaa vihjeitä prosessit, kun normaalit solut "muuttaa" pahanlaatuisia niitä.
- Heillä on epänormaali kromosomien muutoksia tyypillisesti vaikuttavat kromosomit 11, 13 ja 14. Tutkimuksen tarkoituksena on tunnistaa liittyvien molekyylien muutoksia, esim. muutoksia "onkogeenien" (geenejä, jotka koodaavat valmistuksessa proteiineja, jotka ovat mukana kasvun valvomiseksi ja solujen erilaistumista).
- Geneettisiä muutoksia useita myeloomasolujen tyypillisesti liittyvät geenit tekevät vasta-aineita (kromosomissa 14 q).
- Multippeli myelooma plasman kudosviljelmässä, joka on laboratorion menetelmä kasvava soluja kehon ulkopuolella, käyttäytyvät eri tavalla kuin normaalin plasman soluja mitattuna niiden vaste kasvutekijät (esim. IL-6) ja kasvua estäviä lääkkeitä.
Mikä on yleinen käyttäytyminen useita myelooma?
Useimmat potilaat, joilla on multippeli myelooma kehittää sairauden oireita aikana muutaman viikon tai kuukauden.
(Vähemmän kuin 10 prosenttia) saattaa jo olla epänormaali proteiini (paraprotein) veressä, ehkä sattumalta kautta rutiinitutkimuksella ja siksi lääkärin valvonnassa.
He saattavat sitten kehittää muutoksen niiden kunto, kuten luun vaurio, ja sitten täytyy aloittaa hoidon.
Kaikki eivät epänormaali paraprotein on myelooma, ja kaikki eivät myeloomasolu vaatii hoitoa.
Kun hoito aloitetaan, potilaita seurataan säännöllisesti ja seurattava tarkasti. Yli 90 prosenttia potilaista reagoi hoitoon, ja taso poikkeavia valkuaisaineita laskee. Alle kolmasosa potilaista paraprotein häviää kokonaan (yleensä vastauksena intensiivisempää hoitoa), jolloin potilas saavuttaa "täydellisen remission.
Tyypillistä multippeli myelooma on, että tauti tulee vakaa, tai "tasanne" vaihe - jona aikana potilas on hyvin, ei vaadi käsittelyä, ja mitattavissa oleva tauti indikaattorit ovat vakaat. Tämä vaihe kestää yleensä 12-40 kuukautta, mutta se voi olla 10-15vuotta tai enemmän.
Valitettavasti jotkut huononee ennen kuin koskaan päästä pysähtymässä.
Useimmilla potilailla tauti lopulta aktivoituu uudelleen ("pahenemisvaiheita") - ja siitä tulee vaikeampi hoitaa, mahdollisesti päättyy henkilön kuolemasta.
Mitä oireita ja merkkejä?
Tärkein seuraukset myelooma on kuvattu alla.
Kipu
Yleensä selkäkipu tai joskus kipu raajoissa, koska paikallinen talletus myelooma luuhun ("lytic vaurio), on kokenut.
Kipu voi olla tylsää ja levitä yleisellä alueella, kun johtuu soluttautuminen luuytimen tai luuranko, tai se voi olla hyvin lokalisoitu paikallinen kasvain talletus.
Vaikuttaa luun voi murtuma tai murskata, aiheuttaa voimakasta kipua. Jos murtuma tapahtuu selkärangan kaulassa, rinnassa tai ylemmän lannerangan alueella, vaurioitunut luu painaa päälle selkäytimessä ja aiheuttaa neurologisia oireita (esim. kipua tai tunnottomuutta vatsan tai jalkojen tai inkontinenssi).
Luuytimen vajaatoiminta
Läsnäolo suuri määrä epänormaali plasman soluja vähentää luuytimen kykyä tehdä normaali veren soluja ja aiheuttaa anemiaa (vähentää punasolut), infektio (vähentää valkosolujen) tai mustelmia ja verenvuotoa (vähentää verihiutaleiden).
Anemia voi johtua useista syistä. Se tapahtuu kaikille, jotka on pahoinvointia, varsinkin kun syöpää sairastavan tai infektio (ns. anemia krooninen sairaus ").
Myelooma voi aiheuttaa ruokahaluttomuutta ja laihtumista, mikä saattaa osittain johtua kohonneeseen sytokiinien veressä.
Myöhemmin taudin kulun, anemia voi johtua kehitystä munuaisten vajaatoiminta, koska munuaiset on tärkeä rooli valmistuksessa punasoluja. Myelooman hoito voi myös aiheuttaa anemiaa.
Infektio
Tämä voi johtua useista tekijöistä. Lisäksi alennettua valkosoluja, myelooma potilaat eivät normaalin toimivia vasta-aineita veressä, ja niin ovat vähemmän varustettu käsitellä antigeenejä.
Tällaiset infektiot ovat tyypillisesti määrä bakteereja (virtsateiden, ihon ja hengitystieinfektiot) tai viruksia (vilustuminen, flunssa, vyöruusu ).
Paraprotein voi myös häiritä prosessin sattuessa bakteerien valkosolut (fagosytoosia).
Munuaisten vajaatoiminta
Kun paraprotein tuottama plasman soluja on pienempi molekyyli-koko, se voi saada läpi ensimmäinen osa munuaisen suodatus ja sen jälkeen vahingoittaa hieno verkosto putkia (tubulukset) sisällä munuaisen - johtaa munuaisten vajaatoimintaan.
Nämä pienet paraproteins tunnetaan Bence Jones proteiinia tai "kevyt ketjujen.
Useimmat kevytketju tuotanto tapahtuu rinnalla, että suurempien molekyylien tuottama epänormaali plasman soluja. Mutta 20 prosenttia ihmisistä myelooma, kevytketjut vain tuotetaan.
Tämä on tärkeää, koska jälkimmäisessä ei ole mitään epänormaalia paraprotein veressä, ja diagnoosi voidaan tehdä vain, jos kevyet ketjut mitataan veressä ja virtsassa on tarkastettava valon ketjuja.
Muita syitä munuaisvaurioita myelooma ovat lisääntynyt veren kalsiumpitoisuus (johtuen luuston vaurioita), infektio-ja, myöhemmin taudin kulkuun, koska sivuvaikutuksena joitakin lääkkeitä tarvitaan hoitoon myelooma.
- Amyloidoosi on sairaustila myelooma. Eräässä (AL amyloidi) klooni pahanlaatuisten solujen tehdä vain osan vasta-molekyylin (kevyt ketju), joka voidaan talletetaan eri kudosten aiheuttaa vahinkoa. Nämä kudokset ovat munuais-, sydän-, maksa-, iho-ja hermoja.
- Paraprotein sitoutuminen hermoja aiheuttaa neurologisia ongelmia, jotka ehkä aisti (puutuminen, pistely) tai harvemmin, moottori (kyvyttömyys liikkua lihas-tai lihasryhmää).
- Paraprotein voi haitata valkosolujen ja voi estää verihiutaleiden toimi kunnolla, mikä lisää todennäköisyyttä mustelmia ja verenvuotoa.
- Lisääntynyt pitoisuus verenkierrossa proteiinin pitoisuutta veressä voi lisätä plasmatilavuudesta että sydän on pumpata noin, ja tämä voi aiheuttaa " sydämen vajaatoiminta ". Se voi myös lisätä paksuus veren (viskositeetti), varsinkin jos se on eräänlainen myelooma tuloksena tuotannon suuri vasta-aineen (IgM tai IgA eikä IgG). Normaali veri on noin kaksi kertaa niin viskoosi kuin vesi, kun taas veren tämäntyyppisessä myelooma voi olla viisi tai kuusi kertaa enemmän sakea kuin vettä. Verenkiertoa pienissä verisuonissa silmän ja aivojen vuoksi heikentynyt, mikä voi aiheuttaa näkyviä oireita (näön hämärtyminen), päänsärkyä ja sekavuutta.
Yleiset ominaisuudet
Yhteistä lähes syövistä on oireita, kuten ruokahaluttomuus, laihtuminen ja energian puute.
Noin 10 prosenttia myeloomapotilailla ei ole mitään oireita, mutta ne ovat diagnosoitu muuten joko seuraavan terveydelle näytöllä tai testitulosten osana toteutettavien tutkimuksessa liity ehtoja.
Miten myelooma diagnosoidaan?
Oireita myelooma ovat usein epämääräisiä ja diagnoosi viivästyy usein, joskus kunhan muutamassa kuukaudessa.
Tämä luultavasti ei ole mitään merkitystä pitkän aikavälin tuloksen niille potilaille, joilla on varhaisen myelooma, jotka eivät tarvitse välitöntä hoitoa. Kuitenkin, jos viivästyminen diagnoosi on johtanut elinvaurioita (esim. munuaisten vajaatoiminta ), niin se on negatiivinen vaikutus henkilön lopputulokseen.
Diagnoosi perustuu verikokeita, virtsanäyte, röntgenkuvat ja luuytimen näyte.
Verikokeet
Verikoe voi näyttää anemiaa, vähentää valkosolujen määrä ja vähentää verihiutaleiden määrä.
Lasko (ESR) on testi, joka on yleensä selvästi epänormaalia myeloomaa seurauksena läsnäolo epänormaalin proteiinin.
Yksinkertaisesti, verinäyte jätetään seisomaan pystysuoraan selkeästi kapea putki, kun se on sekoitettu antikoagulanttien estää veren hyytymistä.
Punainen (punasolut) hitaasti vajoavat pohjaan putken, jättäen selvä ero niiden ja oljenvärisenä plasma. Määrä lasku on paljon suurempi myelooman koska paraprotein aiheuttaa punasolujen kasata yhteen ja niin laskee nopeammin.
Verikokeet saattavat osoittaa liittyy seerumin kalsiumpitoisuus, muutokset munuaisten vajaatoiminta, ja muutokset veren proteiineja.
Erityisesti verikokeita on tehtävä mitata määrä ja tarkka tyyppi paraprotein ja taso normaali immunoglobuliini (vasta proteiineja).
Seerumin vapaan kevyet ketjut ovat pieni osa epänormaali immunoglobuliinimolekyylin ja niiden taso on suurin piirtein rinnakkain tason paraprotein.
Muita hyödyllisiä veren testit ovat seerumin albumiini, C-reaktiivisen proteiinin (CRP) tason ja tason beeta-mikroglobuliini.
Beta mikroglobuliinin taso <4 mg / l osoittaa hyvät näkymät, 4-8 mg / l on keskitason ja yli 8 mg / l kertoo yleensä huono näkymät. Taso nousee, jos potilaalla on munuaisten vajaatoiminta.
Virtsanäyte
Virtsa on tarkastettava Bence Jones proteiinin havaitsemaan ne potilaat, joilla "kevyt ketju vain" myelooma. Se on parasta tehdä tämän 24 tunnin virtsan keräämistä.
Myelooma voi esiintyä, joissa ei ole epänormaalia tuotantoa proteiinien pahanlaatuisia plasman soluja. Niitä ihmisiä, sekä veren ja virtsan ovat negatiivisia edellä testejä. Mutta tämä on harvinainen sairaus.
X-säteet
Röntgenkuvat olisi otettava Kipualueelle ja koko luuranko havaitsemaan aavistamaton luinen vaurioita. Muut radiologisia tutkimuksia, esimerkiksi magneettikuvaus (MRI) ovat arvokkaita ja herkempiä.
Tietokoneavusteinen (TT) skannaa myös osoittaa vaurioita.
PET voi joskus havaita paikallisia kokoelmia epänormaali plasma-soluja, joita ei ole havaittu muilla tekniikoilla.
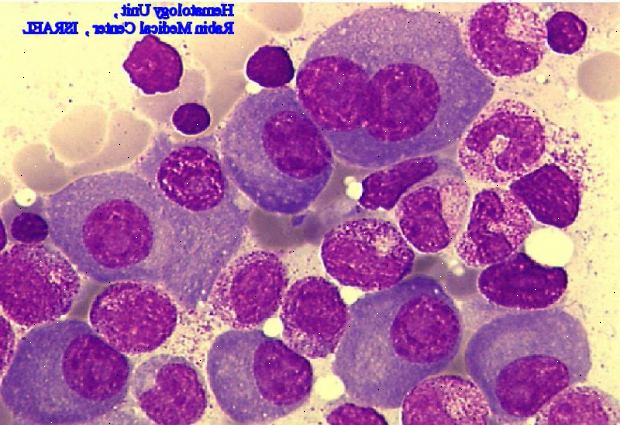
Luuytimen näyte
Tämä dokumentoi tason tunkeutuminen plasman soluja.
Plasma-solut olisi sitten tehtävä lisäkokeita, esimerkiksi kromosomianalyysit.
Joissakin laboratorioissa myös suorittaa "plasma cell merkintöjä indeksi", jossa tarkastellaan proliferatiivista kapasiteetti plasman soluja.
Plasman soluja, joilla on korkea merkintöjä indeksi ovat todennäköisesti liittyä aggressiivinen tauti.
Mitä muuta se voisi olla?
Seuraavat ehdot ovat joskus sekoittaa useita myelooma.
- Monoklonaalinen gammopatia määrittelemättömiä merkitys (MGUS). Tämä on yleinen sairaus (vaikuttaa ehkä jopa 10 prosenttia yksilöiden yli 80-vuotiaana). Epänormaali paraprotein on yleensä alemmalla tasolla (vähemmän kuin 10 g / l IgG: tä, mutta voi olla niinkin korkea kuin 20-25g / l) ja koko immunoglobuliinin taso on yleensä normaali. Potilaita ei ole mitään oireita ja heillä on normaalin täyden verenkuva. Luun osallistuminen on koskaan nähnyt MGUS. Munuaisten vajaatoiminta ei ole nähnyt, mutta potilaat voivat olla alhainen virtsan paraprotein. Hoito ei tarvita ja näitä potilaita yksinkertaisesti noudatettava. Ehkä 20 prosenttia menee edelleen kehittää myelooma, mutta tämä voi kestää yli 20 vuotta.
- Lymfoplasmasytäärinen lymfooma, joka tunnettiin aiemmin nimellä Waldenströmin makroglobulinemia, on pahanlaatuinen tila erityisesti soluja luuytimessä, jotka tuottavat IgM paraprotein (lymfoplasmasytäärinen solut). Munuaiset ja luun komplikaatiot ovat harvinaisia, mutta paraprotein aiheuttaa veren viskositeetti, joka voi johtaa oireita. Laajentumisen imusolmukkeiden, maksan ja pernan esiintyä joskus.
- AL amyloidoosi liittyy usein alhainen paraprotein, kudoksen tunkeutuminen (mikä laajentuminen maksan ja pernan ja poikkeavuuksia sydämen ja muut elimet). Munuaisten vajaatoiminta on yleinen, mutta luun vauriot ovat harvinaisia.
- Plasmasytooma. Tämä on paikallinen kokoelma pahanlaatuiset plasmasolut tyypillisesti vaikuttavat yksi tasainen luut kehon - esim. kallo, lapaluu, lantio jne. noin 50 prosentissa tapauksista, se on lokalisoitu vain yksi vaurio. Se on hyvin hoidettavissa röntgenkuvat (sädehoito). Potilaita olisi tutkittava kuitenkin nähdä, jos ne on epänormaali plasman soluja luuytimessä paikallisena plasmasytooma voi olla ominaisuus useita myelooma jolloin potilaat tarvitsevat kemoterapia sekä sädehoidon.
- Syöpä talletuksia luun vuoksi levinnyt rintasyöpä tai keuhkosyöpä.
- Muut veren pahanlaatuisia, esim. lymfooma tai leukemia, voidaan joskus sekoittaa useita myelooma.
- Ellei potilas esittelee kanssa pitkäaikaisen infektion ilman selvää perimmäinen syy olisi tutkittava veren maligniteetti, kuten myelooma.
On parasta, että potilaat voivat kutsua haematologist tai syöpä asiantuntija (onkologi).
Miten potilaat auttaa itseään?
Potilaat, joilla on myelooma pitäisi muistaa, on monia asioita, joita he voivat tehdä itse.
- Nautittava runsaasti nestettä, esim. viisikymmentäkahdeksan yli kaksi litraa päivässä on tärkeää, koska se auttaa minimoimaan riskit kuivuminen ja munuaisten vajaatoiminta.
- Potilaiden ei tule nostaa raskaita esineitä, koska tämä voi johtaa luuston rasitusta ja murtuma.
- Potilaiden tulee välttää tilanteita, jotka asettavat heidät verenvuodon vaaraa tai trauma.
- Niiden tulisi välttää infektio ja mentävä lääkäriin ensimmäinen merkki infektiosta.
- Potilaiden tulisi lopettaa tupakointi, koska tämä vähentää riskiä rintakehän infektio. Alkoholin nauttiminen olisi myös valvottu. On tärkeää syödä tasapainoista ruokavaliota, välttää sokerinen ja rasvaisia ruokia. Säännöllinen lempeä liikunta on hyödyllistä ja potilaiden pitäisi pyrkiä laihtua, jos he ovat ylipainoisia.
Miten multippelimyelooma hoitaa?
Hoito myelooma on muuttunut huomattavasti viimeisten kymmenen vuoden aikana.
Nuoremmilla potilailla (alle 70-vuotias) ovat sietävät enemmän käsittelyä lähestymistapoja, esimerkiksi kantasolujen siirron.
Kynnyksellä aktiivinen uusien lääkkeiden, kuten talidomidi, talidomidi johdannaiset ja proteosomin estäjien (esim. bortetsomibi), ovat vähentäneet tarvetta tehohoitoa, kuten autologisen kantasolujen siirron.
Kuitenkin useimmat potilaat alle 70 pysyvät todennäköisesti hyötyy autologisen kantasolujen siirto, ja niiden alkukemoterapian valitaan sen mukaisesti.
Eurooppa useimmilla potilailla alle 70 on alkukemoterapian, yhdistelmä talidomidi ja steroidi (joko prednisoloni tai deksametasoni).
Talidomidi annetaan yleensä päivittäin tabletin ja steroidi annetaan usein viikoittain.
Solunsalpaajiin myös usein lisätään tämän hoito (esim. syklofosfamidi ) kerran viikossa kuin CDT (syklofosfamidi, deksametasoni, talidomidi).
Olisi tapana ainoastaan kuusi yhdeksällä kuukaudella hoidon CDT, seuranta verenkuva ja paraprotein tasolla ja viittaa potilaiden oman veren kantasolujen siirto, kun ne ovat saavuttaneet hyvän vastauksen niiden verenkuvan ja paraprotein tasolla.
Bortetsomibihoidon (Velcade) on erittäin aktiivinen aine, yleensä annetaan steroideja ja joskus annetaan osana alkuperäistä yhdistelmä: bortetsomibille, syklofosfamidi, deksametasoni ja talidomidi.
Se annetaan päivinä 1, 4, 8 ja 11 21 päivää ajan, ja se antaa nopeana laskimoon tai ihon alle. Joskus on annettu viikoittain. Yksinään tai yhdistelmänä.
Useimmat potilaat Euroopassa saavat bortetsomibia osana hoitoa uusiutumisen sijasta hoidon aloitukseen.
Kantasolusiirto
Autologisen kantasolujen siirron
Tämä on tekniikka luuydinsiirtoa kantasolujen korjattu ja pelasti potilaan oman luuytimen ennen solunsalpaaja.
Jälkeen kemoterapiaa, poistaa epänormaali solujen potilas "antaa takaisin" kantasoluja, jotka on kyky muuttua tahansa veren normaalin solun osia.
Useat tutkimukset ovat osoittaneet, että autologisen kantasolujen siirron (ASCT) on ylivoimainen yhdistelmä kemoterapiaa potilaille myeloomasolu iältään alle 65 vuotta.
Potilaat saavat yleensä viisikymmentäkuusi yli viisi kurssia alkukemoterapian (esim. CDT) ja niiden kantasoluja "liikkeelle" käyttäen kasvua edistävä tekijä nimenomaan varhaisen Luuydinsolut (GCSF) yhdistettynä edelleen kemoterapiaa (usein suuri annos laskimoon syklofosfamidi), kantasolut kerätään perifeerisestä verestä (pikemminkin kuin luuytimen itse) ja varastoidaan, kunnes niitä tarvitaan.
Korkea annos melfalaani (Alkeran) käytetään yleisesti etukäteen poistaa mahdollisimman monta myeloomasolujen kuin mahdollista. Tätä kutsutaan "ennen elinsiirtoa ilmastointi". Haittavaikutuksia tätä tekniikkaa ovat kohtuullisen alhainen ja kuolleisuutta useimmissa yksiköissä on alle 2 prosenttia.
Useat tutkimukset ovat verranneet arvo antamalla kaksi elinsiirrot peräkkäin vs. yhdessä siirteen ja ei ole suuri etu dual siirretoimenpide on ilmeistä, että suurin osa potilaista.
Useimmat potilaat uusiutumisen vaikka autologisesti, vaikka pieni määrä (noin 10 prosenttia) eivät näytä hengissä 10 vuotta tai kauemmin.
Keskimääräinen palautumisaika on noin neljä vuotta. Klo uusiutumisen, valitut potilaat saattavat hyötyä toista kantasolujen siirto - varsinkin jos riittävä määrä aiemmin korjattu kantasolut ovat edelleen käytettävissä.
Allogeeninen kantasolusiirto
Tämä edellyttää käytön kantasolujen korjattu luovuttajalta, yleensä sisarus, jossa samanlainen "kudoksen tyyppi".
Tämä tulisi ottaa huomioon kokeellisen lähestymistavan myelooma, vaikka viimeaikaiset tiedot osoittavat, että se on arvokas menettelyä. Se on vain sovelletaan yksilöiden alle 70-vuotiaita.
Suurin osa ilmoitti elinsiirtoja on tehty potilailla, joilla on uusiutunut muu hoitomuoto. Kokeita, joissa kehitetään nyt, että tarkastellaan eri allogeenisen kantasolusiirto aiemmin hoitamattomista potilaista.
Suurin ongelma on elinsiirtoa liittyvää kuolleisuutta, joka aiemmissa tutkimuksissa oli peräti 30 prosenttia, mutta Uudemmissa tutkimuksissa voi olla huomattavasti pienempi. "Alennettu intensiteetti" tai "mini" allogeenisestä siirtoistutuksia tutkitaan ja voi olla pienempi sairastavuus.
On myöhäistä relapseja, potilaiden aaltomaisesti jo 10 vuotta allogeeninen kantasolusiirto. Kuitenkin pitkän aikavälin eloonjääneitä, mahdollista mikä vastaa pitkän aikavälin paranemisasteella, on yli 30 prosenttia joissakin tutkimuksissa, mikä viittaa siihen, että tämä lähestymistapa vaatii lisätutkimuksia.
Aloitushoitona - Vanhemmat potilaat
Potilaat yli 70 vuotta eivät yleensä ole ehdokkaita kantasolujen siirto, ja siten eri alkuperäisen hoitoja voidaan käyttää.
Aineet, kuten melfalaani, jotka ovat myrkyllisiä haemopoeitic kantasoluja voidaan käyttää osana ensimmäisestä hoidosta.
Yhteinen hoito on Melphalania (Alkeran), prednisoloni, talidomidi (MPT). Melfalaanin ja prednisoloni olisi tyypillisesti annettiin neljän päivän aikana ja toistetaan joka neljäs kuuteen viikkoon.
Talidomidi saisi jatkuvasti kerta-annos.
Jotkut tutkimukset ovat tutkineet lisäksi injektioita muodossa bortetsomibin ja melfalaanin ja prednisolonia hoidon kanssa tai ilman talidomidi. Hoito olisi edelleen noin 12-18 kuukausi.
Muita hoitoja
Useimmat potilaat (yli 80 prosenttia) saavuttaa hyvä vaste hoidon aloitukseen.
Hoitojakson alussa kestää tyypillisesti 12-18 kuukausi ja liittyy kemoterapiaa, joskus seuraa siirretoimenpide.
Tämän jälkeen potilaat voivat luottaa siihen, että hyvin ajan vaihtelee kuudesta kuukaudesta ylöspäin viisi vuotta (keskimäärin kaksi kolmen vuoden pituiset). Useimmat potilaat jälkeen uusiutumisen.
Hoito uusiutumisen
Niille potilaille, jotka ovat vastanneet hyvin autologisen kantasolujen siirto ja edelleen alle 70 vuotta voi olla ehdolla toisen siirretoimenpide.
Potilaat, jotka eivät ole vielä saaneet bortetsomibilla pitäisi saada se tässä vaiheessa. On todennäköistä, että useimmat potilaat ovat jo saaneet talidomidi. Mutta jos ne eivät ole, ne pitäisi saada sitä uusiutumisen.
Lenalidomidi on johdannainen talidomidin, joka on vähemmän myrkyllinen. Se on arvokasta agentti uusiutunut ympäristössä. Eurooppa se annetaan yleensä aikaan toisen uusiutumisen.
Tutkimukset ovat käynnissä tutkivat arvo Lenalidomilla hoidon aloitukseen potilailla myelooma. Lenalidomilla alemmilla annoksilla voi myös olla arvokas ylläpitohoitona potilailla, joilla on ollut elinsiirtoa Komissiota avustaa pysyvä maataloustilastokomitea
Muut kemoterapia lähestymistavat
On olemassa useita muita protokollia. Näitä ovat muun muassa:
- idarubisiini (Zavedos) deksametasonihoitoa - (IDEX)
- CCNU plus idarubisiini ja deksametasoni - (CIDEX)
- deksametasoni yksin
- etoposidia (esim. Etopophos, Vepesid ), deksametasoni, sytosiiniarabinosidi ja platina - (EDAP)
- ifosfamidi, vinblastiinia (esim. Velbe) ja etoposidia - (IVE).
Sädehoidon (röntgenkuvat)
Sädehoito on tärkeä hoitomuoto useita myelooma, koska se on tehokas tapa hoitaa paikallinen kasvain talletuksia kudosten ja luiden (lyyttisiä vaurioita).
Jos sädehoitoa annetaan luun vaurio, joka on murtunut (patologinen murtuma), on tärkeää, että kaikki kirurginen toimenpide, joka voidaan ajatella olisi tehtävä ennen sädehoitoa.
Myelooma tallettaa selkärangan voi aiheuttaa painetta selkäytimessä, ja sädehoito on olennainen osa hoitoa tämän.
Sädehoito on kriittinen hoitoon plasmasytomasolulinjasta (ks. edellä).
Sivuvaikutuksia sädehoidon ovat pahoinvointi, joskus oksentelu, limakalvon ruoansulatuskanavan (mukosiitti), ja lasku määrä veren punasoluja, valkosoluja ja verihiutaleita.
Sädehoito soveltaa paljon suurempi kehon alueille - puoli tai koko kehon säteily - voi olla apua.
Sädehoito sovelletaan toisinaan osana hoitoainekäsittelyn ennen kantasolusiirtoa - vaikka monet tutkimukset ovat vuodattaneet epäilyksiä arvo sädehoidon tässä ympäristössä.
Leikkaus on erityisen riskialtista potilailla myelooma, mutta voi olla hyötyä hallinta patologisia luunmurtumia.
Lisähoidot
Kivunlievitystä
Kivun helpotus on suuri merkitys potilaille, joilla on myelooma, erityisesti silloin, kun tauti on edennyt ja ne vaativat lievittävä hoito.
Morfiini ja niihin liittyvät lääkkeet (opiaatit), ovat tehokkaita, mutta on muita ongelmia, kuten ummetus.
Opiaattiriippuvuuden on harvoin ongelma potilaan kuolemaan johtavasta sairaudesta, mutta se voi olla vaikeaa, että joku ottaen opiaattien pitkällä aikavälillä.
Kuten kaikki piinallista, on parasta ottaa vaiheittaista lähestymistapaa käyttäen yksinkertaisempaa särkylääkkeitä ensin ja vähitellen nousevat huumeiden voimaa tarvittaessa. On kuitenkin tärkeää saavuttaa hyvä kivun kuin murehtia huumeriippuvuuden.
Steroideihin kuulumattomien tulehduskipulääkkeiden (NSAID) ovat hyödyllisiä särkylääkkeitä, erityisesti luun kipua.
Niiden mahdolliset haitat ovat paheneminen munuaisten toiminta ja verihiutaleiden toimintaan.
Nämä ongelmat eivät aina tapahdu, mutta jos esimerkiksi joku on jo alennettu verihiutaleiden sitten NSAID voisi johtaa huomattavasti mahdollisuuksia mustelmia ja verenvuotoa.
Bisphosphonates
Nämä lääkkeet auttavat vahvistaa luita.
Ne voidaan antaa joko natrium klodronaatin ( BONEFOS, Loron ), dinatrium pamidronaatti (Aredia), joka kolme-kuusiviikkoa by tippua tai Zometa (zolendronic acid).
Kaikki kolme on osoitettu hidastavan kehitystä luun taudin myeloomapotilailla ja on tärkeä rooli lievittää luukipua.
On alustavien tulosten mukaan pitkäaikaisen käytön bisfosfonaattien (erityisesti tsoledronihappo) voi parantaa selviytymistä.
Nämä lääkkeet on selvästi tärkeä rooli valvoa luuston sairaus myelooman ja lisätutkimuksia odotettu.
Sivuvaikutus liittyy niiden käyttö on leuan osteonekroosi.
Kaikki potilaat myeloomasolu bifosfonaattihoidon theray heidän on ilmoitettava hammaslääkäri, ja ne pitäisi lopettaa bisfosfonaattien vähintään kuukausi ennen ja jälkeen hammaslääkärin.
Fysioterapia ja liikunta
Fysioterapia ja liikunta voivat, ja olisi toteutettava myeloomapotilailla, mutta varovasti, jotta vältetään vahinkoa luuranko ja muissa kudoksissa.
Myeloomapotilailla ovat alttiita tartunnalle ja tarvitsee usein antibioottia hoitoa.
Ne voivat hyötyä hoidosta vahvistaa niiden immuniteetti, kuten injektion kanssa ihmisen immunoglobuliini (esim. Kabiglobulin ). Tämä voidaan varmasti yrittänyt potilailla, joilla on erityisen vakavia infektioita.
Ei ole hyvää tietoa arvosta vitamiinilisän tai muiden immuunijärjestelmän täydentää.
Veren komponentin hoito
Veren komponentin hoito punasolujen ja verihiutaleiden verensiirtoa on usein hyödyllistä.
Myeloomapotilailla voi myös kehittää verenvuotokomplikaatioiden seurauksena paraprotein, ja ne voivat tässä tapauksessa hyötyä plasma hoito.
Jotkut potilaat tarvitsevat plasman vaihdon, jolloin potilaan plasma poistetaan solun erotin ja korvataan verensiirtoja Humaanialbumiinista tai synteettisiä plasma.
Erytropoietiini (Eprex, NeoRecormon ) on geneettisesti valmistelu ihmisen hormoni, joka edistää kypsymistä punasolujen luuytimessä.
Se on todettu olevan hyödyllistä hoitoon ja ehkäisyyn anemia myelooman hoidossa, ja jotkut tutkimukset ovat osoittaneet, että se johtaa parantaa elämänlaatua näillä potilailla.
Muu käsittely kysymykset
Tärkeä kysymys myelooma on, kun aloittaa hoidon.
Potilaat, joilla on vakaa myelooma, joilla ei ole osoitettavissa luinen sairaus, luultavasti ei tarvitse hoitoa. Kuitenkin ne tulee osallistua säännöllisesti tarkistaa, on niiden paraprotein tasoa valvoa ja pitäisikö kenties arvioidaan vuosittain niiden luuranko.
Kun potilas on tullut vakaa tasannevaihe, siellä on vain vähän todisteita tukemaan käytön jatkuvan kemoterapiaa. Se on luultavasti parempi odottaa tauti osoittaa suurempaa aktiivisuutta ja potilas on uusiutunut.
Lenalidomilla (ks. edellä) on käynnissä tutkimuksissa arvioida sen arvo pitkän aikavälin huolto hoitoon.
Potilaat tyypillisesti reagoi huonommin kemoterapiajaksoa uusiutumisen kuin ne tekevät sen alkuperäiseen esitykseen. On yhä enemmän todisteita siitä, että heidän sairautensa tulee vastustuskykyinen kemoterapiaa ja mekanismeihin, jotka ovat tätä tutkitaan.
Uusia hoitoja kehitetään, jotka voivat kiertää nämä ongelmat. Loppujen lopuksi kuitenkin, tauti tulee vastetta ja hoito edellyttää lisää kärsimystä potilaalle.
Se saattaa hyvinkin tulla tarvittaessa aikanaan lopettaa aktiivista hoitoa. Mutta tämä on aina tapahtuu yhteistyössä potilaan ja heidän perheensä.
Seurauksia ei potilasta hoidettaessa myelooma ovat yleensä vakavia. Tauti etenee ja useimmat potilaat kuolevat kuuden kuukauden kuluessa (usein paljon aikaisemmin), jos he eivät tarjota hoitoa aikaan esityksen.
Mikä on näkymät?
Näkymät ovat parantuneet huomattavasti viime vuosikymmenen aikana, mutta suurin osa (yli 95 prosenttia) oli diagnosoitu myelooma lopulta kuolla siihen.
Hyvin vähän, jos lainkaan, potilaat voivat pitää itseään parantua myelooma. Se kuitenkin totta, että ehkä 10 prosenttia potilaista on elossa yli 10 vuotta diagnoosin jälkeen. Osa näistä on ollut autologisen siirron taas toiset on käsitelty enemmän tavanomaisesti.
Noin neljännes kaikista potilaista myelooma on erittäin vakava taudinkulku ja kuolee vuoden kuluessa esityksen. Toinen vuosineljännes on kohtalaisen aktiivinen taudin ja kuolla kolmen tai viiden vuoden esitys. Kuitenkin, loput 2/4 pärjää hoito pitkällä aikavälillä, elossa yli viisi vuotta ja joskus pidempään vielä.
Mitä komplikaatioita myelooma ja sen hoito?
Myelooma on useita häiriö vaikuttaa moniin eri kehon osiin. Hoito on yleensä tiivistä ja voi myös olla useita sivuvaikutuksia.
Munuaisten vajaatoiminta on komplikaatio, ja noin 10 prosenttia myelooma potilaat saattavat tarvita dialyysihoitoa joskus aikana heidän sairautensa.
Suurin osa julkaistusta kirjallisuudesta dialyysihoitoa myeloomapotilailla on peräisin erikoistuneissa keskuksissa, ja se on hyvin tiedossa, että tulokset raportoidaan nämä sarjat ovat usein parempia kuin ne, jotka voidaan odottaa day-to-day käytäntöjä. Kuitenkin, dialyysi olisi harkittava kaikille myelooma potilaille, jotka tarvitsevat sitä.
Anemia on usein komplikaatio. Se voi parantaa veren verensiirto. Yhä useammin on näyttöä siitä, että pistosten erytropoietiini voi parantaa aste anemia.
Väsymys on yhteinen seurausta anemia, mutta väsymys voi olla monia eri syitä. Näitä ovat muun muassa kipu ja masennus, jotka molemmat voivat olla hoidettavissa.
Paraprotein myelooman voi tallettaa ääreishermot (eli hermot ulkopuolella aivojen ja selkäytimen) ja aiheuttaa puutumista ja pistelyä.
Muut hermo komplikaatioita myelooma ovat puristuksen selkäytimen vuoksi myelooman talletuksia takaisin, sekä pyynnin hermot vuoksi luustokomplikaatioita Myeloomatyyppi.
Sädehoito, kemoterapia ja joskus leikkaus voi olla avuksi näiden komplikaatioita.
Plasmanvaihtotoimenpiteiden käytetään joskus auttaa hoitoon hermo ja munuaisten komplikaatioita myelooma. Solunsalpaajahoitoa vinkristiiniä on usein syynä hermovaurio myeloomapotilailla.
Noin 7-10 prosenttia potilaista myeloomasolu lopulta kehittää amyloidoosi, joka on annettu monissa kudoksissa materiaalissa immunoglobuliini kevytketjujen.
Tämä voi vaikuttaa ihoon, kielen ja muut osat ruoansulatuskanavan - samoin kuin maksassa, pernassa ja sydänlihakseen. Se on vaikea komplikaatio hoitoon.
Myelooma potilailla on suurentunut infektioriski, niin seurauksena taudin ja sen hoidon. Heidän pitäisi saada influenssarokotukset sekä pneumokokkirokotuksen ja muita ennalta ehkäiseviä toimenpiteitä.
Niiden pitäisi olla selkeä käsitys siitä, mihin toimiin on ryhdyttävä, jos kuumetta tai infektioita, eikä mukanaan tarjonta antibiootteja matkustettaessa ulkomailla.
Tutkijoiden olisi ilmoitettava lääkäriin ennen varauksen loma ulkomaille ja pitäisi harkitse lisävakuutuksen.
Ne voivat olla suurentunut riski syvä laskimotukos aikana lentoliikenne ja tulisi keskustella lääkärin kanssa mahdollisuudesta ottaa aspiriinia 24 tuntia ennen lentoa.
Niiden pitäisi joka tapauksessa, yritä pitää mobiili aikana ilma matkoilla, ja ne on pidettävä hyvin sammutettua.
Potilaat, joilla on myelooma ei pitäisi tupakoida, pitäisi lieventämään alkoholin nauttiminen ja muistaa pysyä hyvän veden nauttiminen.
Komplikaatiot kemoterapia
Kemoterapia vahingoittaa normaaleja soluja sekä myeloomasoluja. Se voi siis aiheuttaa tai pahentaa alhainen määrä punasoluja (anemia), valkosolut (infektio) ja verihiutaleiden (mustelmia / verenvuotoa).
Kemoterapia aiheuttaa usein pahoinvointia, oksentelua ja hiustenlähtö. Jotkut muodot kemoterapiaa (esim. Melphalania ) myös vahingoittaa jakamalla epiteelisoluihin ruoansulatuskanavan, aiheuttaa ripulia ja tulehdus (mukosiitti).
Kemoterapia voi aiheuttaa hedelmättömyyttä ja pitkällä aikavälillä voivat altistaa uusien syöpäsairauksia.
Yhteinen sivuvaikutuksia talidomidi ovat ummetus ja uneliaisuus. Potilaat talidomidi myös usein valittavat puutuminen ja pistely ja voi kehittyä hermovaurio (ehkä yksi 30-50 potilasta).
Talidomidi ja sen johdannaiset voi aiheuttaa vahinkoa syntymättömälle sikiölle (ne sikiövaurioita).
Talidomidihoitoon on tiiviisti valvottava seksuaalisesti aktiivisia henkilöitä ja naisten hedelmällisessä iässä ottaen talidomidihoitoon on käyttää useampaa kuin yhtä ehkäisymenetelmää ja säännöllisesti raskaustesti.
Miehet talidomidi on suositeltavaa harjoitella ainakin yksi tehokas ehkäisymenetelmä.
Potilaita, talidomidi valittavat usein ummetusta ja saattaa vaatia hoitoa tähän. Niiden pitäisi sopeuttaa ruokavalio vähentää riskiä ummetus, esimerkiksi syömällä vähemmän leipää ja lisätä niiden saanti tuoreita hedelmiä ja vihanneksia.
Potilaita, talidomidi on myös lisääntynyt riski muodostaa verihyytymiä. Tämä on erityisen totta, jos he ottavat talidomidi osana yhdistelmä kemoterapiaa, esim. CDT hoitoa tai talidomidi kanssa bortetsomibilla (Velcade). Nämä potilaat on saatava tromboosiprofylaksina - eli hoidon tarkoituksena on estää veritulppien muodostumista, esim. hepariinia tai varfariinia.
Bortetsomibi yleensä hyvin siedetty. Se voi myös vahingoittaa hermoja ja aiheuttaa neuropatiaa ehkä 01:30 potilailla. Joskus neuropatia voi olla tuskallista. Potilaat bortetsomibin kemoterapiaa myös kehittyy usein alhainen verihiutaleiden määrä, mutta nämä yleensä toipua nopeasti.
Lenalidomilla ja muut talidomidi johdannaiset yleensä vähemmän sivuvaikutuksia kuin talidomidi.
Niiden käyttö on tarkasti valvottava naisilla hedelmällisessä iässä ja seksuaalisesti aktiivisia miehiä, koska kaikki nämä lääkkeet ovat teratogeeninen.
Riski laskimotukoksen arvellaan jäävän Lenalidomidilla kuin se on talidomidi.
Mikä on näköpiirissä?
On ollut monia viime aikoina kehitys ymmärrystämme myelooma, ja ne käännetään uusia hoitoja.
Human Genome Project on antanut pontta tutkimusta geneettisten muutosten taustalla syövän kehittymiseen yleensä. Analyysi DNA, RNA ja kromosomit tulevat yhä tärkeämmiksi, paitsi diagnosoinnissa myelooman mutta arvioitaessa taudin ja ennustaminen sen käyttäytymistä yksittäisillä potilailla. Tämä puolestaan auttaa suunnittelussa hoitoon.
Lääkkeet, jotka tukkivat signaaleja syöpäsoluja kehitetään. Lääkkeet, jotka voittaa kemoterapiaa vastus on kokeiltavana.
Uudemmat johdannaiset talidomidi kehitetään ja tutkitaan. Modernimpi bisfosfonaattien voi olla suurempi aktiivisuus valvontaan luustokomplikaatioita Myeloomatyyppi.
Rokotteita kehitetään, jotka voivat auttaa taudin torjumiseksi, kun sitä käytetään yhdessä muiden hoitojen.
Uudemmat johdannaiset bortetsomibihoidon (esim. carfilzomib), jotka ovat vähemmän myrkyllisyys, osoittavat lupaus.
Vasta-hoitoja, jotka on todettu tehokkaiksi muiden veren syöpiä (esim. rituksimabia ja elotuzumab) kehitetään käytettäväksi myeloomapotilailla. Tulevaisuus on kirkkaampi kuin koskaan ennen.
Päätelmä
Myelooma on multi-sairaus, syöpä, joka lyhentää sen kärsijä. Useimmat ihmiset myeloomasolu lopulta kuolla siihen.
Hoidot ovat saatavilla, ja monet heistä voivat palata potilaiden ajan hyvälaatuisia elämän.
Kuitenkin diagnoosi myelooma epäilemättä aiheuttaa syvällistä muutosta yksilön elämäntilanteen ja se vaikuttaa myös heidän lähiomaisensa ja työllisyyttä.
Johdon Myeloomatyyppi olisi otettava huomioon taudin, sen komplikaatiot ja myös psykososiaaliset kysymykset vaikuttavat potilaan ja niiden ympäristössä.
Potilas ja hänen hoitajansa olisi aina, hyvin tietoa, jotta he voivat osallistua hoitopäätöksiä kanssa joukkue hoitaa niitä.
Tukiryhmiä
Erilaiset tukiryhmät ovat saatavilla myeloomapotilailla.
Myelooma UK
Leukemia Research Fund
Macmillan Cancer Relief
Muut ihmiset myös lukea:
Polysytemia vera (PV): oireet PV.
Akuutti leukemia tai verisyöpä: mitkä ovat oireita akuutti leukemia?
Syöpä ja anemia: anemia.
Trombosytoosin ja olennaista trombosytemian: mikä aiheuttaa korkean verihiutaleiden?